1 标本类型及固定
1.1 标本类型
日常工作中常见的乳腺标本类型包括空芯针穿刺活检标本、真空辅助微创活检标本和各种手术切除标本[乳腺肿物切除术、乳腺病变保乳切除术、乳腺单纯切除术和乳腺改良根治术标本、前哨淋巴结活检(sentinel lymph node biopsy,SLNB)标本、腋窝淋巴结清扫术(axillary lymph node dissection,ALND)标本]。
1.2 标本固定
穿刺或切除后的乳腺组织应立即固定(不得超过1 h)。应选择足够的磷酸缓冲液配制的4%中性甲醛固定液。对于切除标本,应将其每隔5 mm切开,宜用纱布或滤纸将相邻的组织片分隔开,以保障固定液的充分渗透和固定。固定时间6~72 h。
2 取材及大体描述规范

接受标本时,必须核对姓名、床位号、住院号、标本名称及部位。
2.1 空芯针穿刺活检标本
(1)大体检查及记录:标明穿刺组织的数目,每块组织的大小,包括直径和长度。
(2)取材:送检组织全部取材。空芯针穿刺活检标本不宜行术中病理学诊断。
2.2 真空辅助微创活检标本
(1)大体检查及记录:标明活检组织的总大小。
(2)取材:送检组织全部取材。如临床送检组织标记“钙化”及“钙化旁”,需记录注明,并将其分别置于不同的包埋盒中。真空辅助微创活检标本不宜行术中病理学诊断。
2.3 乳腺肿块切除标本
(1)大体检查及记录:按外科医师的标示确定送检标本的部位。若未标记,应联系外科医师明确切除标本所在的部位。测量标本三个径线的大小;若带皮肤,应测量皮肤的大小。测量肿瘤或可疑病变三个径线的大小。记录肿瘤或可疑病变的部位和外观。记录每块组织所对应的切片总数及编号。
(2)术中冷冻取材:沿标本长轴每隔5 mm做一个切面,如有明确肿块,在肿块处取材。如为钙化灶,宜对照X线摄片对可疑病变取材。如无明确肿块,在可疑病变处取材。
(3)常规石蜡包埋标本取材:若肿块或可疑病变最大径小于或等于5 cm,应至少每1 cm取材1块,必要时(如DCIS)宜将病变全部取材后送检。若肿块或可疑病变最大径大于5 cm,应每1 cm至少取材1块,必要时需补充取材甚至全部取材。乳腺实质的其他异常和皮肤均需取材。
2.4 乳腺病变保乳切除标本
2.4.1 大体检查及记录
(1)按外科医师的标示确定送检标本的部位。若未标记,应联系外科医师明确切除标本所在的部位。
(2)测量标本三个径线的大小,若附带皮肤,也需测量皮肤的大小。
(3)根据临床标记,正确放置标本,建议将标本各切缘(表面切缘、基底切缘、上切缘、下切缘、内切缘、外切缘)涂上不同颜色的染料。
(4)按从表面到基底的方向,沿标本长轴每隔5 mm做一个切面,将标本平行切分为若干块组织,并保持各块组织的正确方向和顺序。
(5)仔细查找病灶,并测量肿瘤三个径线的大小;若为化疗后标本,则测量瘤床大小;若为局切后标本,则描述残腔大小及有无残留病灶。
(6)测量肿瘤、瘤床或残腔距各切缘的距离,观察最近切缘。
(7)记录每块组织所对应的切片编号及对应取材内容。
2.4.2 取材
(1)切缘取材:保乳标本切缘取材主要有两种方法:垂直切缘放射状取材(radial sections perpendicular to the margin)和切缘离断取材(shave sections of the margin)。
两种切缘取材方法各有优缺点。无论采取何种取材方法,建议在取材前将6处标本切缘涂上不同颜色的墨水,以便在镜下观察时能根据不同颜色对切缘作出准确的定位,并正确测量肿瘤和切缘的距离。保乳标本病理学检查报告中需明确切缘状态(阳性或阴性)。
“阳性切缘”是指墨染切缘处有DCIS或浸润性癌侵犯。“阴性切缘”的定义并不一致,但多数指南或共识中将墨染切缘处无肿瘤定义为“阴性切缘”。对于切缘阴性者,建议报告切缘与肿瘤的距离,应尽量用客观的定量描述,而不建议用主观描述(如距切缘近等)。
(2)垂直切缘放射状取材(图1A):根据手术医师对保乳标本做出的方位标记,垂直于基底将标本平行切成多个薄片(建议间隔5 mm),观察每个切面的情况。
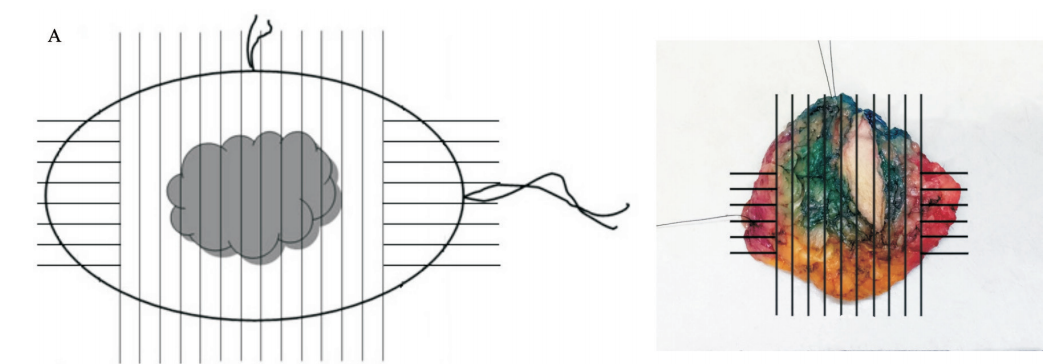
图1A 垂直切缘放射状取材
描述肿瘤大小、所在位置及肿瘤距各切缘的距离,取材时将大体离肿瘤较近处的切缘与肿瘤一起全部取材,大体离肿瘤较远处的切缘抽样取材,镜下观察时准确测量切缘与肿瘤的距离。“垂直切缘放射状取材”的优点是能正确测量病变与切缘的距离,缺点是工作量较大,且对大体离肿瘤较远的切缘只抽样取材。
⑶ 切缘离断取材(图1B):将6处切缘组织离断,离断的切缘组织充分取材,镜下观察切缘累及情况。切缘离断取材的优点是取材量相对较少,能通过较少的切片对所有的切缘情况进行镜下观察,缺点是不能准确测量病变与切缘的距离。
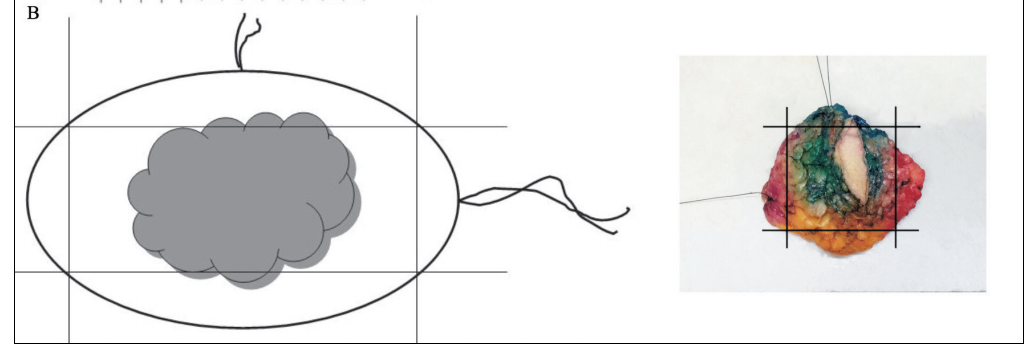
图1B 切缘离断取材
(4)肿瘤及周围组织取材:若肿块或可疑病变最大径小于或等于5 cm,应沿肿瘤或可疑病变的最大切面至少每1 cm取材1块,必要时(如DCIS)宜全部取材后送检。若肿块或可疑病变最大径大于5 cm,则每1 cm至少取材1块;如已诊断为DCIS,建议将病灶全部取材。
若为新辅助治疗后标本,则参照《乳腺癌新辅助治疗的病970理诊断专家共识(2020版)》(附录Ⅴ-A)进行 取材。若为手术残腔:送检代表性的切面,包括可疑的残留病灶。
(5)补充切缘取材:若首次切除时为阳性切缘,需再次送检切缘。补充切缘亦可作为单独的标本同切除组织一同送检。若外科医师已对补充切缘中真正的切缘做了标记,可用染料对真正切缘处进行涂色,垂直于标记处切缘将标本连续切开并送检。如果标本较小,所有组织应全部送检。
2.5 乳腺切除术(包括单纯切除术和改良根治术)
2.5.1 大体检查及记录
按正确的方向摆放标本以便识别肿瘤所在的象限:改良根治术标本可通过识别腋窝组织来正确定位(腋窝组织朝向外上方)。单纯切除术标本,需根据外科医师的标记来定位,若未标记方向,则应与外科医师联系以确定标本的正确方向。
建议标本的基底切缘涂上染料以便镜下观察切缘情况。测量整个标本及附带皮肤、腋窝组织的大小。描述皮肤的外观,如有无手术切口、穿刺点、瘢痕、红斑或水肿等。
从基底部水平切开乳头,取乳头水平切面组织一块以观察输乳管的横断面,而后垂直于乳腺表面切开乳头其他组织。描述乳头、乳晕的外观,如有无破溃及湿疹样改变等。垂直于基底将标本切成连续的薄片。
记录病灶所在象限位置,描述肿瘤的特征(质地、颜色、边界、与皮肤及深部结构的关系)。若有明确肿块,则测量肿瘤三个径线的大小;若为化疗后标本,则测量瘤床大小;若为局切后标本,则描述手术残腔大小及有无残留病灶。
测量肿瘤、残腔、瘤床距最近表面切缘及基底切缘的距离,描述非肿瘤乳腺组织的情况。将腋窝脂肪组织同标本离断后,仔细寻找淋巴结,对规范的腋窝清扫标本宜至少找到10枚淋巴结。描述淋巴结的总数目及最大径范围、有无融合、有无与周围组织粘连。注意需附带淋巴结周围的结缔组织。
2.5.2 取材
原发肿瘤和手术残腔的取材:若为肿瘤,检肿瘤的最大切面;若肿块或可疑病变最大径小于或等于5 cm,应至少每1 cm取材1块,必要时(如DCIS)宜全部取材后送检。若标本肿块或可疑病变最大径大于5 cm,则每1 cm至少取材1块,如已诊断为DCIS,应将病灶全部取材。若为化疗后瘤床,则参照《乳腺癌新辅助治疗的病 理诊断专家共识(2020版)》取材。
若为手术残腔,送检代表性的切面,包括可疑的残留病灶。对其余组织的异常病灶、乳头、距肿瘤最近处表面被覆皮肤、距肿瘤最近处基底切缘进行取材,尽可能取切缘的垂直切面。周围象限乳腺组织每个象限代表性取材1块。
腋窝淋巴结:若淋巴结肉眼观察为阴性,则送检整个淋巴结行组织学检查;若淋巴结肉眼阳性,则沿淋巴结最大径剖开后取组织送检,注意需附带淋巴结周围的结缔组织,以识别淋巴结被膜外的肿瘤转移灶。
2.6 SLNB

(1)乳腺癌SLNB已逐渐取代传统的ALND来评估早期乳腺癌患者的区域淋巴结情况,SLNB阴性者可避免ALND。孤立肿瘤细胞(isolated tumor cells,ITC):淋巴结中的肿瘤病灶直径≤0.2 mm,或单张切片上的肿瘤细胞<200个。美国癌症联合会(American Joint Committee on Cancer,AJCC)定义其为pN0(i+)。微转移:肿瘤转移灶最大径>0.2 mm,但不超过2 mm。AJCC定义其为pN1mi。ITC与微转移有着本质的不同,前者为pN0,后者为pN1。宏转移:肿瘤转移灶最大径>2 mm。
(2)术中病理学评估:前哨淋巴结中术中病理学评估的主要目的是检测出淋巴结中的转移病灶,从而进行ALND,以避免二次手术。术中病理学评估的方法主要包括术中细胞印片和术中冷冻切片:
①术中细胞印片:将淋巴结每间隔2 mm切成若干片组织(图2),仔细检查每片组织上是否存在肉眼可见的转移灶,对每个切面行细胞印片。术中细胞印片的优点是可保全整个淋巴结组织,对组织基本无损耗,可对淋巴结的不同切面取材,价廉,所需时间短,制作流程简单;缺点是在印片的高细胞背景下辨认出分散的癌细胞(如小叶癌)有一定难度。术中细胞印片有很好的诊断特异性,但其诊断敏感性受多种因素的影响。
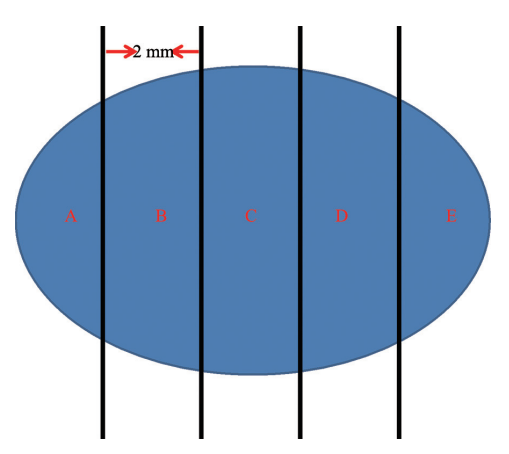
图 2 将前哨淋巴结每间隔2 mm切成若干片组织,每片组织均包埋成石蜡组织块
②术中冷冻切片:将淋巴结每间隔2 mm切成若干片组织,仔细检查每片组织上是否存在肉眼可见的转移灶,每片组织制成冷冻切片行病理学评估。术中冷冻切片的优点是诊断特异性好,能够避免因假阳性而造成不必要的ALND;缺点是组织损耗,用时长,费用较高,且难以评估脂肪化的淋巴结等。
(3)术后常规石蜡包埋组织病理学评估:将淋巴结每间隔2 mm切成若干片组织,每个蜡块至少切1张切片。
参考:《中国抗癌协会乳腺癌诊治指南与规范(2021年版)》
图片:图虫创意
