1 乳腺癌术后辅助全身治疗临床指南
1.1 乳腺癌术后辅助全身治疗的选择
乳腺癌术后辅助全身治疗的选择应基于复发风险的个体化评估、肿瘤病理学的分子分型以及对不同治疗方案预期的反应性。乳腺癌术后复发风险的分组见表1。 该表可用于全面评估患者手术以后复发风险的高低,是制定全身辅助治疗方案的重要依据。乳腺癌分子分型的判定见表2。 医师应根据患者的分子分型及复发风险选择相应的化疗、内分泌治疗、抗 HER2 治疗,以及选择是否进行和采纳何种强化治疗。
表1 乳腺癌复发转移风险评估

表2 乳腺癌分子分型的标志物检测和判定

1.2 乳腺癌术后辅助化疗的临床指南
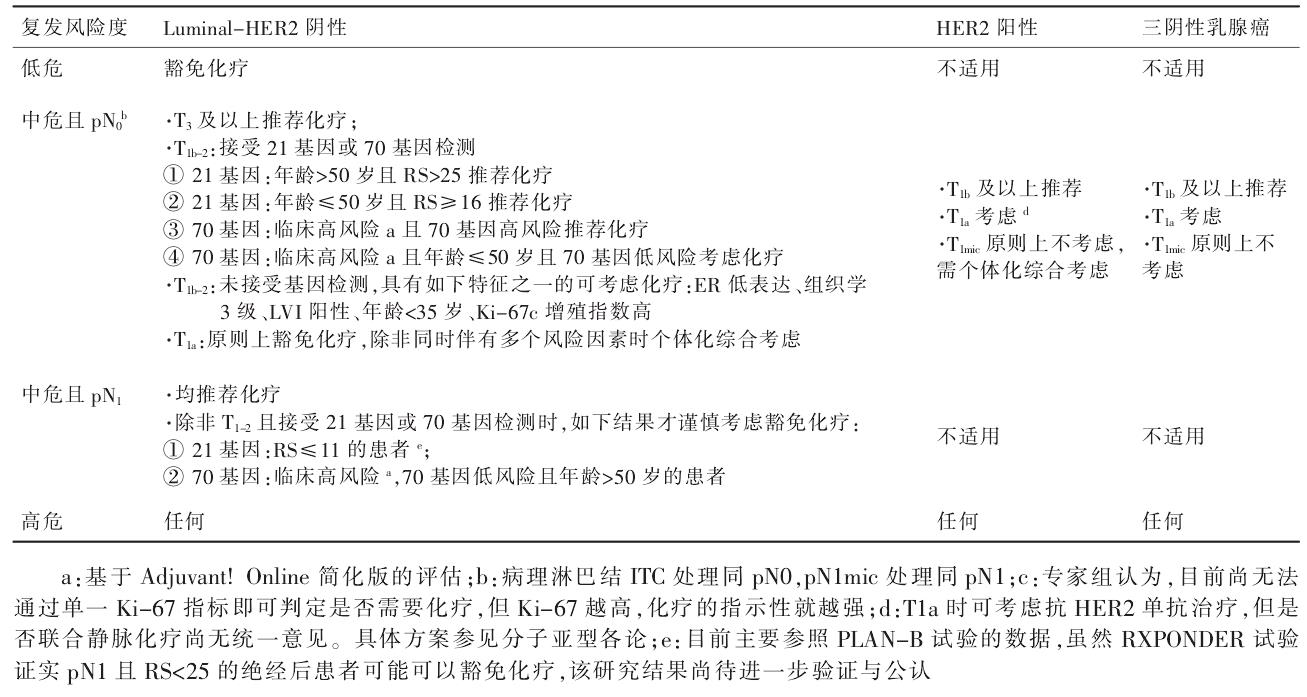
1.2.1 乳腺癌术后辅助化疗的人群选择(表3)多基因检测工具(Oncotype DXR、Mamma Print. 等 )有助于指导辅助化疗的决策,但推荐使用具备相应资质的检测工具,并期待基于中国人群的检测数据及其预后预测价值分析。对于不具备条件或不愿意接受多基因检测工具检测的患者,辅助化疗与否应综合考虑肿瘤的临床病理学特征、患者生理条件和基础疾患、患者的意愿、化疗的可能获益和不良反应等进行决策。随着二代测序技术的普及和检测费用降低, 易感风险基因检测的成本效益将会显著提高,患者年龄将逐渐成为非限制因素。 如需要进行易感性咨询与风险评估、并期望针对 BRCA 致病突变 携 带 者 进 行 多 腺 苷 二 磷 酸 核 糖 聚 合 酶 [poly(ADP-ribose)polymerase,PARP] 抑 制 剂 靶 向 治疗时,推荐行 BRCA 等遗传易感基因检测。
表3 术后推荐辅助化疗的人群
1.2.2 乳腺癌术后辅助化疗的禁忌证
⑴妊娠期:妊娠早期患者通常禁用化疗,妊娠中期患者应慎重选择化疗。
⑵明显衰竭或恶病质。
⑶患者拒绝术后辅助化疗。
⑷有严重感染、高热、水电解质及酸碱平衡失调的患者。
⑸胃肠道梗阻或穿孔者。
⑹骨髓储备功能低下, 治疗前白细胞≤3.5×109/L,血小板≤75×109/L 者。
⑺心血管、肝肾功能严重损害者。
1.2.3 乳腺癌术后辅助化疗的治疗前谈话
⑴辅助化疗的目的是降低肿瘤复发率,提高总生存率。
⑵化疗的不良反应。
⑶年龄大于 70 岁的患者接受化疗可能会有获益,但应慎重权衡化疗的利弊
1.2.4 乳腺癌术后辅助化疗的治疗前准备
⑴首次化疗前应充分评估患者的脏器功能,检测项目包括血常规、肝肾功能及心电图等。 以后每次化疗前均应进行血常规和肝肾功能检查,使用心脏毒性药物前应常规做心电图和(或)左心室射血分数(left ventricular ejection fraction,LVEF)测定,其他检查应根据患者的具体情况和所使用的化疗方案等决定。
⑵育龄妇女应确认妊娠试验阴性并嘱避孕。
⑶签署抗肿瘤治疗知情同意书。
1.2.5 乳腺癌术后辅助化疗的方案(附录Ⅵ)
常用方案有:
①以蒽环类药物为主的方案,如 AC(多柔比星/环磷酰胺)、EC(表柔比星/环磷酰胺)。 虽然吡柔比星(THP)循证医学资料有限,但在我国日常临床实践中,用 THP 代替多柔比星也是可行的,THP 推荐剂量为 40~50 mg/m2。 5-氟尿嘧啶在辅助 治疗 中的价值已逐渐不被认可(GIM-2 试验及 NSABP B-36 试验)。
②蒽环类与紫杉类药物联合方案,如TAC(T:多西他赛)。
③蒽环类与紫杉类药物序贯方案,如 AC→紫杉醇(每周 1 次),AC→多西他赛(每3周1次),剂 量 密集 型 AC 继 以紫杉醇(每 2 周 1次), 剂量密集型 AC 继以紫杉醇 (每周 1 次)。CALGB 9741 研究 及 EBCTCG meta 分析提 示 , 剂量密集型化疗可以给患者带来更多的获益,因此临床实践中, 对于三阴性乳腺癌及淋巴结阳性的患者, 优先推荐剂量密集型化疗作为辅助治疗方案。
④不含蒽环类药物的联合化疗方案:TC 方案(多西他赛/环磷酰胺 4 或 6 个疗程),适用于有一定复发风险、蒽环类药物禁忌或不能耐受的患者;PC 方案(每 周 紫 杉 醇/卡 铂 ,见 PATTERN 研究 ),可 考 虑 在三阴性乳腺癌中使用;CMF 方案(环磷酰胺/甲氨蝶呤/5-氟尿嘧啶)目前很少采用。 ⑤卡培他滨的强化(联合或序贯)可考虑在三阴性乳腺癌中使用,例如CBCSG010 研究 中 蒽 环 序贯 多 西 紫 杉 醇 同 时 联合使用卡培他滨,SYSUCC001 研究中在辅助静脉化疗后单药卡培他滨 1 年, 以及 CREATE-X 研究中新辅助化疗 non-p CR 人群单药卡培他滨 8 个疗程等。
⑥奥拉帕利在致病/疑似致病 g BRCA 突变高危患者中的强化治疗,Olympi A 研究提示在 HER2 阴性新辅助治疗后 non-p CR 患者, 或直接手术的三阴性乳腺癌[≥p T2和(或)≥p N1]与 Luminal 型 (≥p N2),1年的奥拉帕利可显著改善3年的无侵袭性疾病生存率(invasive disease-free survival,IDFS)达8.8%, 但该药目前尚未获得辅助治疗适应证批准。
⑦白蛋白结合型紫杉醇在出于医学上的必要性时(如减少过敏反应等) 可尝试替代紫杉醇或多西他赛,但使用时周疗剂量不应超过 125 mg/m2。
⑵HER2 阳性乳腺癌常用方案参见:1.4 乳腺癌术后辅助抗HER2治疗临床指南中的相应内容。
1.2.6 乳腺癌术后辅助化疗的注意事项
⑴若无特殊情况,一般不建议减少化疗的周期数。
⑵在门诊病历和住院病史中应当记录患者当时的身高、体重及体表面积,并给出药物的每平方米体表面积的剂量强度。一般推荐首次给药剂量应按推荐剂量使用,若有特殊情况需调整时不得低于推荐剂量的85%,后续给药剂量应根据患者的具体情况和初始治疗后的不良反应, 可一次性下调20%。每个辅助化疗方案仅允许剂量下调2次。
⑶辅助化疗一般不与内分泌治疗或放疗同时进行,化疗结束后再开始内分泌治疗,放疗与内分泌治疗可先后或同时进行。
⑷化疗时应注意化疗药物的给药顺序、输注时间和剂量强度,严格按照药品说明和配伍禁忌使用。
⑸绝经前患者(包括激素受体阳性或阴性),在辅助化疗期间可考虑使用卵巢功能抑制(ovarianfunction suppression,OFS) 药物保护患者的卵巢功能。 推荐化疗前 1~2 周给药,化疗结束后2周给予最后1剂药物。 有妊娠需求的患者,推荐至辅助生殖科咨询。
⑹蒽环类药物有心脏毒性, 使用时必须评估LVEF,至少每 3 个月 1 次。 如果患者使用蒽环类药物期间发生有临床症状的心脏毒性, 或无症状但LVEF<45%或较基线下降幅度超过15%,可考虑检测心肌肌钙蛋白T(cardiac troponin T,cTnT),必要时应先停药并充分评估患者的心脏功能,后续治疗应慎重。
⑺中国专家团认为三阴性乳腺癌的优选化疗方案是含紫杉类药物和蒽环类药物的剂量密度方案。 大多数Luminal B(HER2阴性)乳腺癌患者需要接受术后辅助化疗,方案应包含蒽环类和(或)紫杉类药物。
1.3 乳腺癌术后辅助内分泌治疗临床指南
1.3.1 乳腺癌术后辅助
内分泌治疗的人群选择激素受体ER和(或)PR 阳性的乳腺癌患者。 皆应接受术后辅助内分泌治疗。依据最新美国临床肿瘤学会 (American Society of Clinical Oncology,ASCO)/美国病理学 家 协 会 (College of American Patholo-gists,CAP)指南,尽管 ER IHC 染色 为 1%~100%的肿瘤皆被视为 ER 阳性, 但 ER IHC 染色为 1%~10%为 ER 低表达。 ER 低表达时生物学 行为 通 常与 ER 阴性乳腺癌相似, 在术后辅助内分泌治疗中的获益较少, 在做治疗决策时也应当考虑到这一点。
1.3.2 乳腺癌术后辅助内分泌治疗前谈话
⑴辅助内分泌治疗的目的是降低肿瘤复发率,提高无病生存率和总生存率。
⑵内分泌治疗的不良反应。
1.3.3 乳腺癌术后辅助
内分泌治疗与其他辅助治疗的次序辅助内分泌治疗与化疗同时进行可能会降低疗效,一般在化疗之后进行,但可以与放疗(他莫昔芬除外)及曲妥珠单抗治疗(±其他抗 HER2 治疗)同时进行。没有明确证据显示黄体生成素释放激素类似物(luteinizing hormone-releasing hormone ana-logue,LHRHa)与化疗药物合用会降低疗效,但单独化疗诱导的 OFS 也许会增加内分泌治疗的效果。
1.3.4 乳腺癌术后辅助
内分泌治疗的方案绝经前患者辅助内分泌治疗的方案:
⑴辅助内分泌治疗有 3 种选择: 他莫昔芬、OFS 加 他 莫 昔 芬 、OFS 加 第 三 代 芳 香 化 酶 抑 制 剂 。OFS 药物推荐用于高复发风险的患者,具体需综合考量年龄、 肿块大小、 淋巴结状态、 组织学分级、Ki-67 增殖指数等, 亦可采用 STEPP 评分评估,具体可参见《中国早期乳腺癌卵巢功能抑制临床应用专家共识(2018 年版)》。 对于年轻(<35 岁)的乳腺癌患者,更推荐 OFS 加芳香化酶抑制剂。 根据多基因检测的结果,国内外专家也认为有不利因素的亦可考虑加用 OFS 药物。
⑵使用他莫昔芬的患者, 治疗期间注意避孕,并每 6~12 个月行 1 次妇科检查,通过 B 超检查了解子宫内膜厚度。 服用他莫昔芬 5 年后,如患者仍处于绝经前状态,部分患者(如高危复发)可考虑延长服用期至 10 年。目前尚无证据显示,服用他莫昔芬 5 年后的绝经前患者, 后续应用 OFS 药物联合第三代芳香化酶抑制剂会进一步使患者受益。托瑞米芬在绝经前乳腺癌辅助治疗中的价值尚待大型临床研究的确认,在中国日常临床实践中,托瑞米芬常被用于代替他莫昔芬。
⑶OFS 方式有药物去势、手术切除卵巢、卵巢放射线照射(推荐药物性卵巢去势作为首选)。若采用药物性 OFS,目前推荐的治疗时间是 5 年,但中危患者也可选择使用 2~3 年。对于接受了 5 年药物性 OFS+他莫昔芬/AI 治疗的特别高危的绝经前患者,尽管没有较强的循证医学证据,后续也可以考虑延长他莫昔芬单药治疗,或继续维持原方案的延长治疗。绝经前患者在使用 Gn RHa 过程中,无需定期进行雌激素水平检测。 药物性卵巢去势,专家团投票认为 1 月剂型和 3 月剂型疗效基本相似。
⑷高危患者应用他莫昔芬 5 年后,如处于绝经后状态可继续服用芳香化酶抑制剂 5 年,未绝经可继续使用他莫昔芬满 10 年。
⑸芳香化酶抑制剂和 LHRHa 可导致骨密度(bone mineral density,BMD)下降或骨质疏松,因此在使用这些药物前常规推荐 BMD 检测, 以后在药物使用过程中,每 12 个月监测 1 次 BMD,并进行BMD 评 分 (T-score)。 T-score 小于-2.5,为 骨 质疏松, 可开始使用双膦酸盐或地舒单抗(denosumab)治疗;T-score 为-2.5~-1.0,为骨量减低,给予维生素 D 和钙片治疗,并考虑使用双膦酸盐;T-score 大于-1.0,为骨量正常,不推荐使用双膦酸盐。
⑹绝经前患者内分泌治疗过程中,因月经状态改变可能引起治疗调整。
绝经后患者辅助内分泌治疗的方案:
(1)第三代芳香化酶抑制剂可以向所有绝经后的 ER 和(或)PR 阳性患者推荐,尤其是具有以下情况的患者:①高复发风险患者;②对他莫昔芬有禁忌的患者或使用他莫昔芬后出现中、重度不良反应的患者; ③使用他莫昔芬 20 mg/d×5 年后的高风险患者。
⑵芳香化酶抑制剂可以从一开始就应用 5 年(来曲唑、阿那曲唑或依西美坦)。 不同种类的芳香化酶抑制剂都可选择,药物耐受性和安全性是保障长期内分泌治疗效果的关键。 Ⅰ期患者通常建议 5年辅助内分泌治疗。 对于Ⅱ期淋巴结阴性患者,如初始采用他莫昔芬 5 年治疗,可推荐芳香化酶抑制剂或他莫昔芬 5 年;如初始采用 5 年芳香化酶抑制剂的患者,或采用他莫昔芬治疗 2~3 年后再转用芳香化酶抑制剂满 5 年的患者无需常规推荐延长内分泌治疗。 对于Ⅱ期淋巴结阳性患者,无论其前 5年内分泌治疗策略如何,均推荐后续 5 年芳香化酶抑制剂的延长治疗。 对于Ⅲ期患者,推荐 5 年芳香化酶抑制剂的延长治疗。 延长治疗的患者,其内分泌治疗总时长为 8~10 年。
⑶选用他莫昔芬 20 mg/d×5 年,是有效而经济的治疗方案。 治疗期间应每 6~12 个月行 1 次妇科检查,通过 B 超检查了解子宫内膜厚度。
⑷对于≥4 个阳性淋巴结的 ER 阳性乳腺癌患者,无论绝经前或绝经后,均可考虑在标准辅助内分泌治疗基础上增加 CDK4/6 抑制剂阿贝西利强化 2 年;1~3 个淋巴结阳性且伴有 G3/T3/Ki-67≥20% 至 少 一 项 高 危因素 的 ER 阳 性 患者使用阿贝西利强化也可考虑。
1.4 乳腺癌术后辅助抗HER2治疗临床指南
1.4.1 乳腺癌术后辅助
抗HER2治疗的人群选择HER2阳性患者的辅助治疗策略可参考表4。HER2 阳性是指免疫组织化学法(immuno-his-tochemistry,IHC)检测结果 3+,或 2+且原位杂交 法(in situ hybridization,ISH)检测结果阳性。ISH 检测结果判读可参考表5。
表4 HER2阳性患者辅助治疗策略

表5 ISH检测结果判读

1.4.2 乳腺 癌术后辅助抗HER2治疗的相对禁忌证
⑴治疗前 LVEF<50%。
⑵患者拒绝术后辅助靶向治疗。
1.4.3 乳腺癌术后辅助抗HER2治疗前谈话
⑴目前多项临床研究结果显示,对于HER2蛋白过表达或有基因扩增(判定为 HER2阳性)的乳腺癌患者, 采用为期1年的曲妥珠单抗±帕妥珠单抗辅助治疗可以降低乳腺癌的复发率,部分研究显示,特定人群奈拉替尼延长治疗 1 年或 HER2低表达有两种情况:①IHC 1+;②IHC 2+而原位杂交法检测为阴性新辅助治疗后未达 p CR 的患者使用T-DM1 强化可进一步降低复发风险。
⑵HER2 状态确认的重要性及其检测费用。
1.4.4 乳腺癌术后辅助抗HER2治疗前准备
⑴精确的 HER2 检测。建议将浸润性乳腺癌组织的石蜡包埋标本(蜡块或白片)送往国内有条件的病理科进行复查。
⑵心功能检查(心脏超声或核素扫描,以前者应用更为普遍)。⑶签署抗肿瘤治疗知情同意书。
1.4.5 乳腺癌术后辅助抗HER2治疗方案
⑴曲妥珠单抗用于 HER2 阳性患者的辅助治疗; 淋巴结阴性、0.5 cm<原发浸润灶≤2.0 cm、HER2阳性时,推荐使用曲妥珠单抗,可以考虑每周紫杉醇或 TC×4+曲妥珠单抗辅助治疗使用(此处 C 为环磷酰胺);淋巴结阴性、原发肿瘤<0.5 cm 时,可以考虑使用曲妥珠单抗,但证据有限;肿瘤体积小但有淋巴结微转移的患者, 可考虑每周紫杉醇或 TC×4+曲妥珠单抗辅助治疗。 确定 HER2 阳性小肿瘤是否选择短程化疗联合曲妥珠单抗时,需注意个体化,具体的浸润灶大小、ER 状态、患者年龄等都是决策的参考因素。 曲妥珠单抗 6 mg/kg(首次剂量 8 mg/kg)每 3 周方案,或 2 mg/kg(首次剂量 4 mg/kg)每周方案。 目前推荐的治疗时间仍为 1 年,可与化疗同时使用或化疗后序贯使用,更推荐同时使用。6个月的短疗程用法仅在 PERSEPHONE 研究中证实与1年疗程相比具有非劣效性,而 2 年的疗程未得到更佳的预后获益,故这两种时长均暂不推荐。
⑵对于有高危复发风险(如淋巴结阳性)的患者,推荐曲妥珠单抗与帕妥珠单抗双靶向治疗联合辅助化疗(常用的化疗方案为:蒽环类药物序贯紫杉类药物 EC-P 或紫杉类药物联合卡铂 TCb),其中帕妥珠单抗,3周1次,剂量为 420 mg(首次剂量为 840 mg), 共 1 年; 淋巴结阴性的HER2阳性患者,当伴有其他不良预后指标(如 Ki-67 增殖指数>30%、G3、p T2+等)时,也可推荐 HP 辅助双靶治疗;具有中高复发风险的患者,特别是ER阳性,亦可考虑在曲妥珠单抗治疗结束后,给予 1 年的酪氨酸激酶抑制剂如奈拉替尼强化治疗。
⑶对新辅助治疗未达到 p CR 的 HER2 阳性患者,可使用 T-DM1(每3周1次,共14次)替代曲妥珠单抗。 虽然证据有限,当 T-DM1 未可及时,可以考虑加用酪氨酸激酶抑制剂(如奈拉替尼)辅助强化治疗。
⑷担心心脏毒性者可选择心脏毒性相对较低的去蒽环类药物方案:TCb H、TC4H(此处C为环磷酰胺)和 w PH 治疗方案(见APT 研究:紫杉醇周疗加曲妥珠单抗方案)。
⑸曲妥珠单抗生物类似药,可按照国内获批的说明书上适应证使用。
1.4.6 乳腺癌术后辅助抗HER2治疗的注意事项
⑴首次治疗后观察 4~8 h。
⑵与蒽环类药物同期应用必须慎重,但可以在前、后阶段序贯应用。与非蒽环类药物化疗、内分泌治疗或放疗都可同期应用。
⑶每 3 个月监测 1 次 LVEF。 治疗中若出现LVEF<50%或低于治疗前 16%以上, 应暂停治疗,并跟踪监测LVEF动态变化,直至恢复到 50%以上方可继续用药。 若不恢复,或继续恶化或出现心力衰竭症状则应当终止曲妥珠单抗治疗。
参考:乳腺癌全身治疗指南(2021 年版);中国抗癌协会乳腺癌专业委员会
