乳腺增生症是临床上最常见的良性乳腺疾病,多发生于30~50岁女性。
乳腺增生症的主要临床表现是乳腺疼痛、结节状态或肿块,部分病人合并乳头溢液。
疾病早期病人主诉的疼痛可为与月经周期相关的周期性疼痛,而乳腺囊性增生病者常为定位明确的非周期性疼痛。
乳腺增生结节状态包括颗粒状结节、条索状结节以及局限性或弥漫性腺体增厚等,结节常为多个,可累及双侧乳腺,亦可单发。肿块一般较小,形状不一,可随月经周期性变化而增大、缩小或变硬、变软。伴乳头溢液者占3.6%~20.0%,常为淡黄色、无色或乳白色浆液,血性溢液少见。
乳腺增生的辅助检查
1 乳腺超声检查
对腺体丰富且年龄<35岁的病人,首选彩色超声检查。超声检查对致密腺体中的结节和囊、实性肿物的分辨率远优于乳腺X线检查。
超声表现多为回声增粗、增强,内可见低回声结节,结节边界不规则,界限欠清晰,后方回声无衰减或有轻度增强,彩色多普勒仅见少量点状或短棒状血流信号。实性病变呈局限性低回声,囊肿表现为无回声的液性暗区,边界光滑锐利,有明显的病变后方回声增强效应。
2 乳腺X线检查
X线检查是发现早期癌和微小癌的重要手段,对于微钙化的检查是其他影像学检查不能比拟的。
可触及明确肿块的乳腺增生症病人中超过半数X线检查表现为无明显边界的片状密度增高影或结节影,可伴有钙化灶。钙化常为较粗大砂砾状、杆状或小弧状,分布于乳腺局部,也可弥漫分布于整个乳腺腺体,但每平方厘米钙化数目均<10个。也有部分病变呈腺体密度,较均匀,形态可不规则,边缘模糊或部分边缘清楚。囊肿性病变也表现为结节状影,密度均匀,边界清晰。
3 乳管镜、乳管造影检查
针对乳头溢液的病人,可行乳管镜或乳管造影并结合细胞学检查进行鉴别诊断。
4 病理学检查
针对体检和影像学检查发现的乳腺肿块、局限性腺体增厚,彩色超声检查发现的可疑结节,X线检查发现的微钙化,均需进行病理组织学检查(空芯针穿刺活检、细针穿刺细胞学检查或手术活检)进行明确诊断。
需要强调的是,病理学检查是诊断乳腺良恶性疾病的金标准。因此,没有病理学依据而进行乳腺增生症的诊断是不科学的。
5 其他
乳腺磁共振(MRI)、CT可作为对乳腺增生症进行定性并分型的辅助检查。
乳腺增生症与其他疾病的鉴别
乳腺增生症各症状与乳痛症、乳腺纤维腺瘤、乳腺癌的鉴别详见表1。诊治流程详见图1。
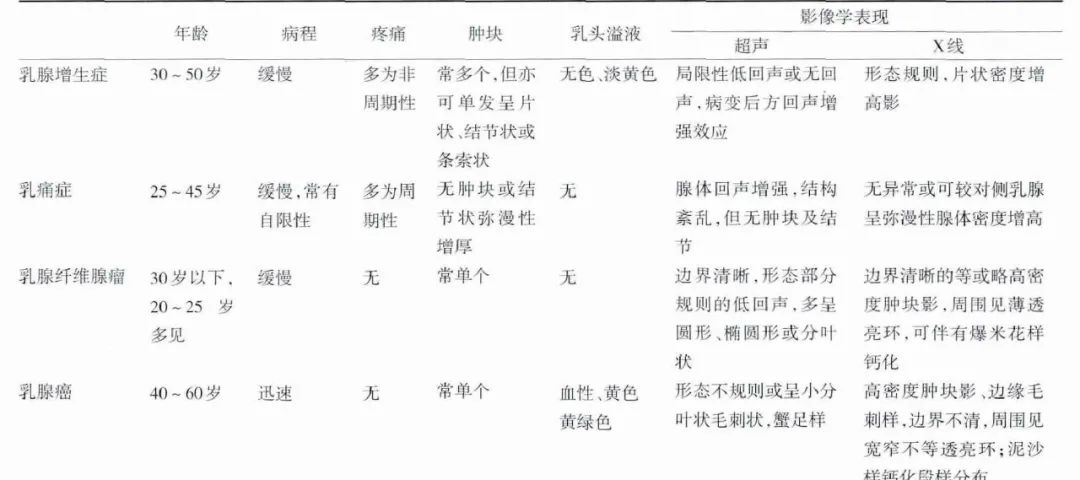
表1 乳腺增生症鉴别诊断表
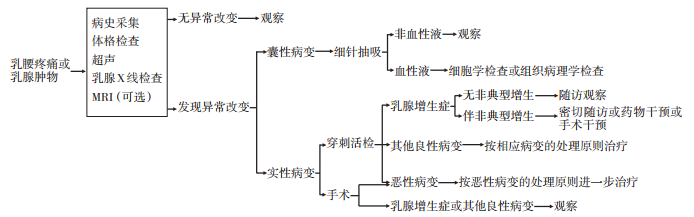
图1 乳腺增生症诊治流程
乳腺增生症的治疗原则
充分的个体化心理及药物干预,结合必要的活检及适当的手术切除是乳腺增生症的有效治疗模式。
治疗时应针对不同的临床表现及病理学类型予以分别对待。对于伴随轻至中度疼痛者以心理疏导及改变生活习惯为主,对于持续性存在的严重乳腺疼痛病人,可予药物治疗。但须注意,药物治疗不能有效缓解乳腺增生症的病理学改变,不能起到根治作用。
对于超声提示的薄壁囊肿,细针穿刺抽吸是首选的治疗方式。抽吸液呈血性者或超声检查提示为复杂性囊肿时应警惕乳腺恶性病变,建议对血性抽吸液进行细胞学或病变部位的病理学检查。
乳腺增生症病变多弥漫,局部手术切除不能解决根本问题。该病本身并无手术治疗的指征,外科干预的主要目的是为了避免漏诊、误诊乳腺癌,或切除可疑病变。需要注意的是,当病人伴有非典型增生时,应成为临床预防的重点。主要有3种预防方法:密切随访、药物干预和手术干预。(治疗流程详见上图1)。
关于乳腺增生症的恶变倾向
不同病理学表现的乳腺增生症发生乳腺癌的危险性也不相同。
其中乳腺囊性增生病的癌变率为1%~5%,只有活检证实为非典型增生时其发生乳腺癌的危险性才会明显增加。但约有80%的非典型增生病人终生都不会发展成为乳腺癌。
目前,非典型导管增生(ADH)及外周型导管内乳透状瘤(PP)(导管内乳头状瘤病)被视为乳腺癌癌前病变。
图片来源:摄图网、网络
参考资料:
马薇,金泉秀,吴云飞,金锋.乳腺增生症诊治专家共识[J].中国实用外科杂志,2016,36(07):759-762.
